Clin Kidney J. 2023;16(9):1384-1402.
Spanish Group for the Study of Glomerular Diseases (GLOSEN)からの推奨。ループス腎炎は病型・治療薬が多く、エキスパートオピニオンが推奨に多い。
- ①腎生検適応
- ②治療による寛解基準
- ③ループス腎炎classⅠ/Ⅱ治療
- ④ループス腎炎classⅢ/Ⅳ±Ⅴ 初期治療
- ⑤ループス腎炎classⅤ 初期治療
- ⑥ループス腎炎classⅢ/Ⅳ±Ⅴ 維持療法
- ⑦その他
- ⑧薬剤副作用とその対策
- 【感想】
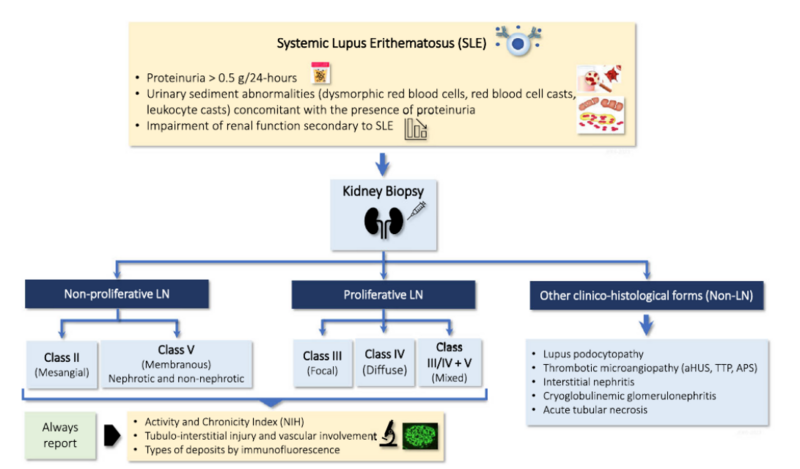
①腎生検適応
SLE患者における蛋白尿>0.5g/d、異常円柱所見、SLE患者において関連と思われる腎機能障害→腎生検実施し、原因を分類→治療
②治療による寛解基準
治療反応性において重要なのは時間経過。eGFR・たんぱく尿・血尿所見・免疫プロファイル(抗dsDNA抗体・補体)の改善目標を3,6,12ヶ月で設定
-
CR(完全寛解)…1日蛋白尿量<0.5g/d、血尿消失(≦5RBC/HPF)、血清Alb≧3.5g/dL、eGFR正常orベースラインから10%以内の低下
-
PR(部分寛解)…蛋白尿量減少(50%以上の改善はあるが、0.6-3.5g/d)、血尿減少(≦10RBC/HPF)、血清Alb≧3g/dL、eGFR正常orベースラインから25%以内の低下
-
ただしループス腎炎活動性以外の因子によるデータ異常に注意が必要…例)腎保護薬(ACEi、ARB、SGLT2i)、利尿薬等による腎機能低下
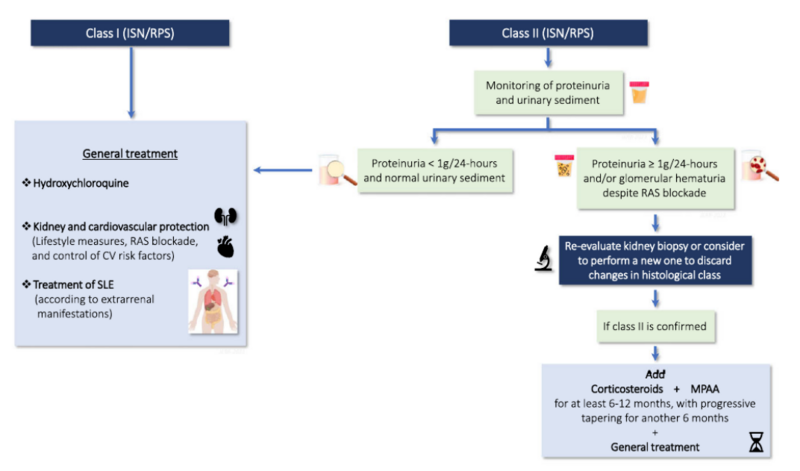
③ループス腎炎classⅠ/Ⅱ治療
-
classⅠ…ヒドロキシクロロキン(HCQ)、腎保護薬、SLE患者において全身治療
④ループス腎炎classⅢ/Ⅳ±Ⅴ 初期治療
-
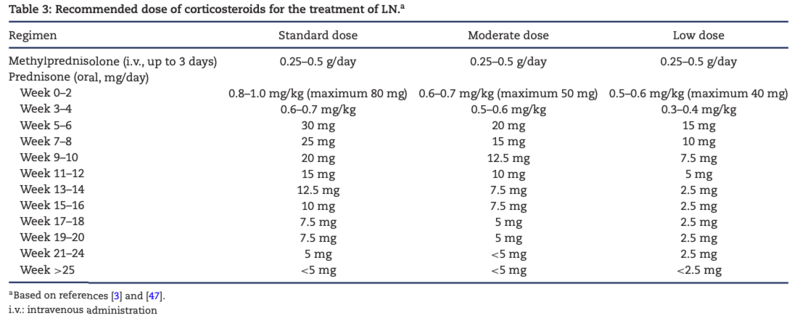
初期治療としてmPSL250-500mg/d x3日間のパルス療法→経口PSL0.5-0.6mg/kg/d投与を行い、漸減していく
-
-
ステロイド 漸減例(AURORA-1 study)
免疫抑制剤併用は以下のパターンに当てはめる
-
蛋白尿≧3g/d or complete nephrotic syndromeで、eGFR<45→患者プロファイルに応じた治療
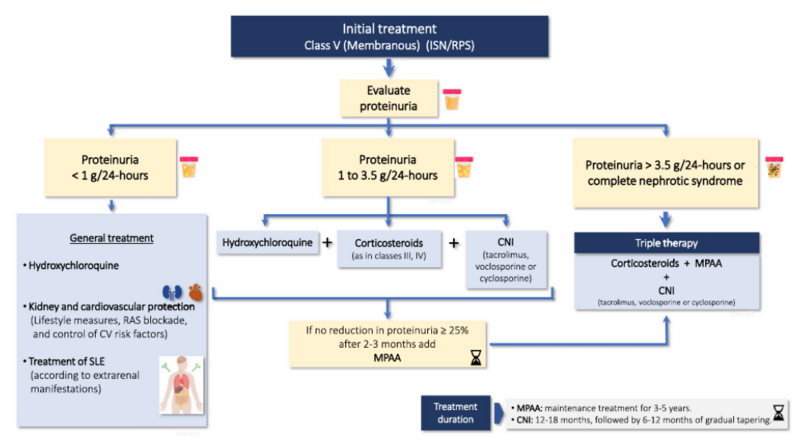
⑤ループス腎炎classⅤ 初期治療
-
蛋白尿<1g/d→HCQ、腎保護療法、腎外症状に応じたSLEのの治療
⑥ループス腎炎classⅢ/Ⅳ±Ⅴ 維持療法
-
血圧・蛋白尿量を見てRAS阻害薬漸増推奨、蛋白尿目標非達成時はSGLT2i考慮(SGLT2iについてはエキスパートオピニオン)
⑦その他
-
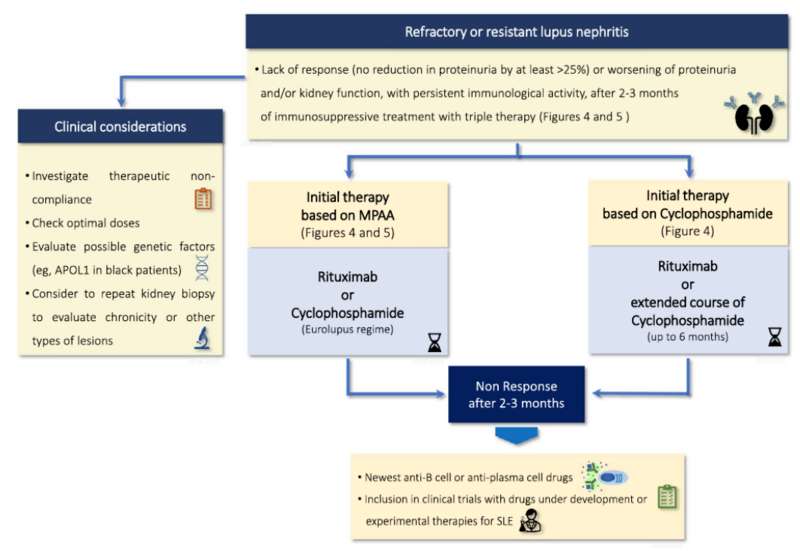
難治例・治療抵抗例
-
再発予防
-
フレア時…推奨に従って免疫抑制療法を実施。CyCを使用する場合、累積投与量>10gにならないようにする
-
短期目標…3ヶ月以内の臨床的・免疫学的寛解を目指す。その後維持療法へ移行。
-
-
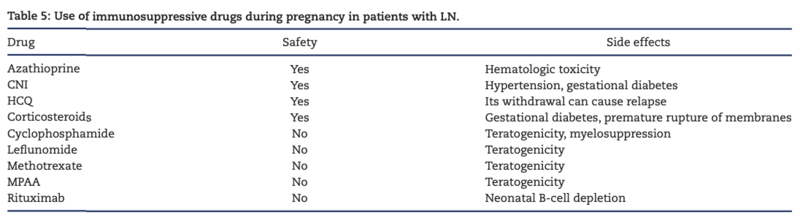
妊娠
-
微小血管塞栓症(TMA)
⑧薬剤副作用とその対策
|
薬剤
|
副作用、対策
|
|
ヒドロキシクロロキン
|
黄斑症…不可逆的→初期評価+定期的な評価
心臓(心不全、LVH、伝導異常、収縮機能低下)…直ちに休薬
神経病変(ミオパチー、末梢神経障害)…直ちに休薬
消化器不耐症、そう痒症…減量
|
|
コルチコステロイド
|
全身合併症を避けるため、投与量と投与期間を最小限にする
食事、体重、血糖値、脂質の厳格な管理。
|
|
シクロホスファミド
|
|
|
|
|
カルシニューリン阻害薬(CNI)
|
|
|
Rituximab
|
|
【感想】
ステロイド量は少なめの推奨…classⅢ/Ⅳ±Ⅴに対してのPSL0.5-0.6mg/kg/d
免疫抑制剤の使い分けをある程度明示してくれるのが、わかりやすくて良い
日本でも難治性ループス腎炎に対してのRTXが保険適応となり、難治例への対応は楽になっていると思われる。使用するシチュエーションもこのシチュエーション通りとなるだろう。ただし維持療法としてのRTXの効果は確立しておらず、他の維持療法が必要と思われる。