神経・精神症状を起こすSLE(NPSLE)
Drugs Aging. 2022;39(2):129-142.
Radiographics. 2022;42(1):212-232.
Arthritis Rheumatol. 2019;71(1):33-42.
Cureus. 2021;13(9):e17969.
Rheumatology (Oxford). 2020;59(Suppl5):v52-v62.
SLEは様々な臨床症状を起こすが、その一つに神経症状・精神症状をおこすNeuropsychiatric systemic lupus erythematosus (NPSLE)がある。最近立て続けにレビューが出ていたのでまとめてみた。
◎ポイント
-
NPSLEは虚血と炎症の2つの要素が絡み合っており、さらに非SLE症状が加わることで複雑になっている
-
NPSLEの症状は19に分けられるが、多いのは不安障害・気分障害・認知機能障害・頭痛
-
NPSLE診断アプローチは除外診断+各種検査で通常のSLEとあまり変わらない
-
治療に関しても通常SLEと同様だが、虚血要素・炎症要素・非SLE要素それぞれを集学的に治療することが求められる
-
NPSLEには診断マーカーもなければ定まった治療アプローチも現状無い
【NPSLEとは?】
-
SLEは神経・精神症状を起こすことがあり、NPSLE(Neuropsychiatric SLE)と呼ばれる
-
NPSLEはSLEの初発症状であること・SLE患者が途中で起こすことがある
-
NPSLE発症リスク…SLE活動性が高い、NPSLE既往、抗リン脂質抗体陽性の3つ(Ann Rheum Dis. 2010;69(12):2074-2082.)
-
高齢者で起こることもあるが、非常に診断・治療共に難しい
-
鑑別疾患が多彩で併存疾患・ポリファーマシーに加えて、疾患の現れ方・経過の変化も様々であるため
-
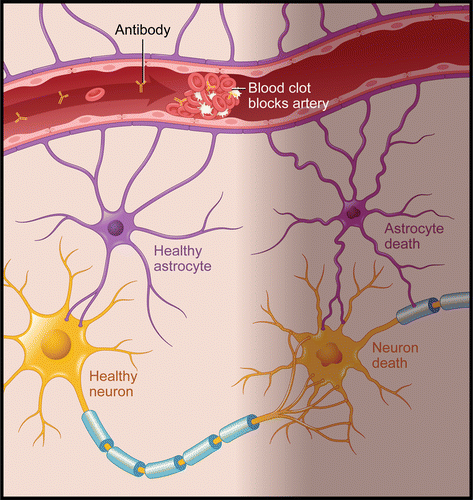
NPSLEの発症機序は、虚血と炎症の2つに分かれる
-
虚血…抗リン脂質抗体、免疫複合体、白血球凝集素を介した大小血管への傷害
-
血栓形成に伴う障害(Radiographics. 2022;42(1):212-232.)
-
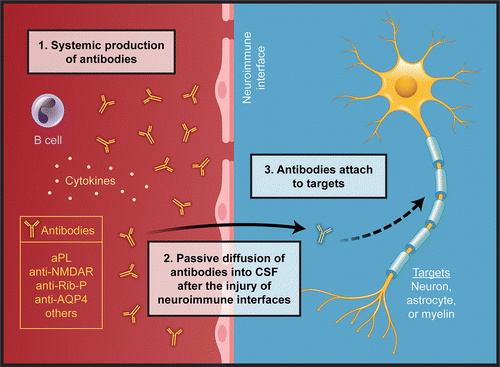
炎症…血液脳関門透過性亢進・髄腔内の免疫複合体形成・炎症メディエーター産生による自己免疫性炎症による傷害
-
NPSLEの症状は19に分けられる(Arthritis Rheumatol. 2019;71(1):33-42.)
- 多い症状は、不安障害・気分障害・認知機能障害・頭痛
-
ただ、症状のうちSLEと本当に関連があるのは3分の1程度とされる
表:NPSLE症状一覧
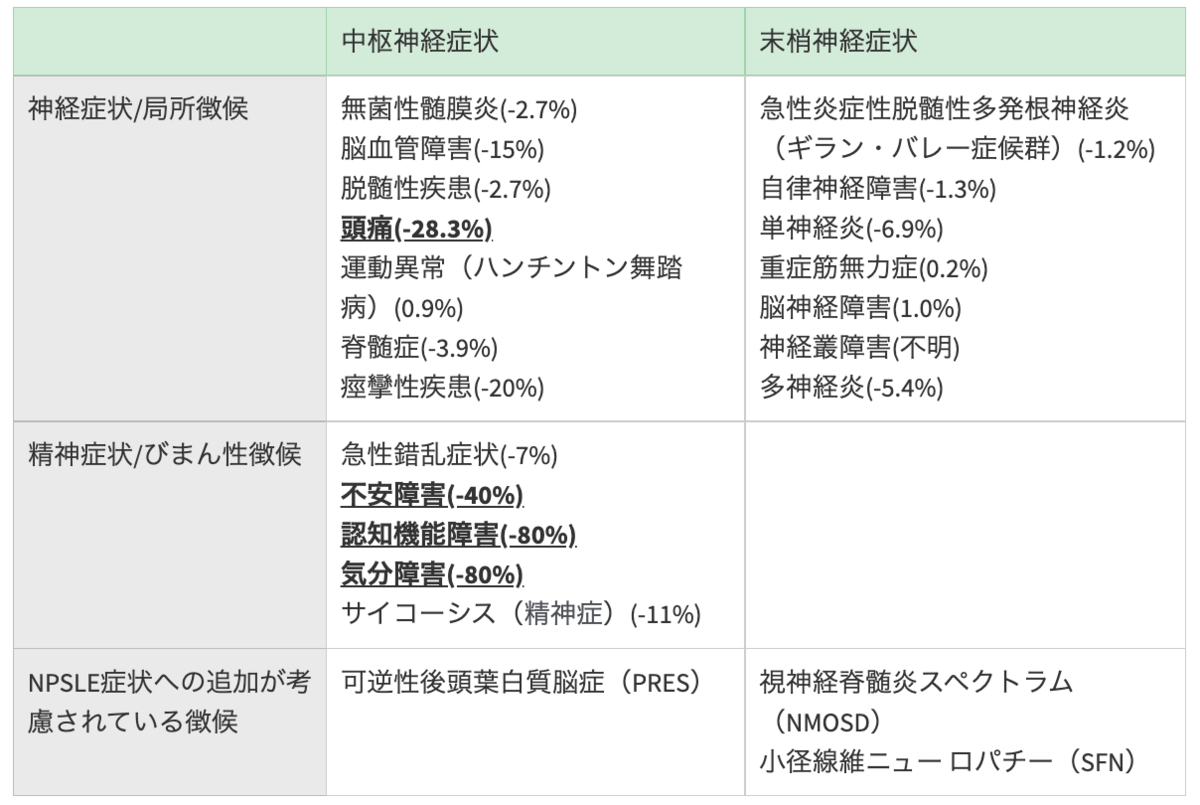
※カッコ内は頻度
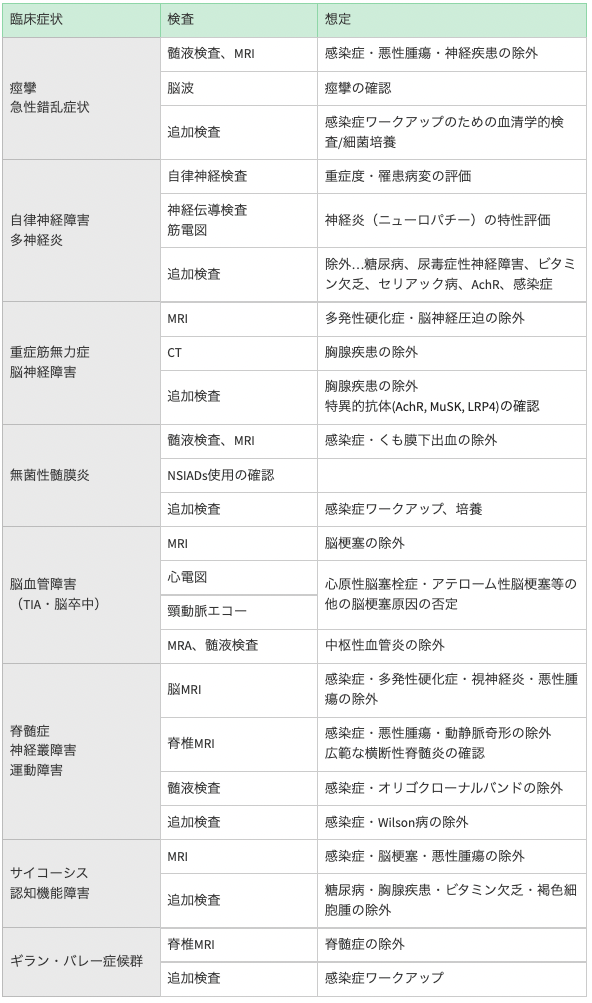
【診断】
◎診断アプローチ
-
NPSLEはSLEはの初期症状のこともあれば、SLEの経過中に診断されることもある
-
SLEの疾患活動性と無関係に起こることもあるため、注意が必要
-
特にSLE経過中に発症した場合、ステロイド精神病との鑑別が難しい
-
この上でSLE分類基準等を参考に臨床診断する
表:臨床症状別の診断アプローチ(Cureus. 2021;13(9):e17969.)
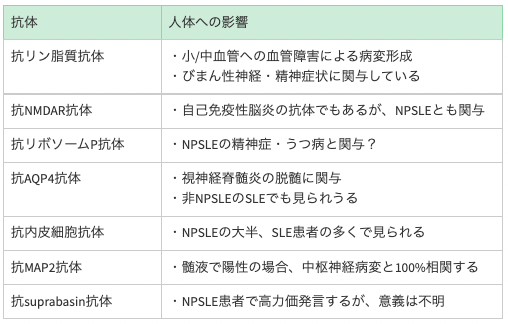
◎自己抗体
-
測定する抗体…抗核抗体(ANA)、抗dsDNA抗体、抗Sm抗体、抗Ro/La抗体、抗ヒストン抗体など
-
NPSLEに特異的な抗体はない
-
APS抗体陽性の場合、脳神経障害・痙攣性疾患・脊髄症・運動症状が多くなる
-
AQP4IgG陽性の場合再発リスク高くなる→筋萎縮症患者ではAQP4抗体は評価する
表:NPSLEの自己抗体(Nat Rev Rheumatol. 2019;15(3):137-152.)
◎髄液検査
◎画像検査
-
画像についてはhttps://pubs.rsna.org/doi/full/10.1148/rg.210045(Radiographics. 2022;42(1):212-232.)参照
-
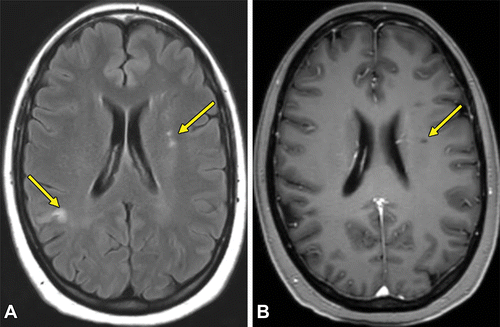
特に多いのは、T2強調画像での皮質下・脳室周囲の高信号領域
-
ただし、血管炎・脳血管障害・脱髄性病変など多彩な病態があることに注意
◎NPSLEの鑑別疾患
-
鑑別は非常に幅広い
-
リウマチ性疾患…血管炎、シェーグレン症候群、サルコイドーシス、関節リウマチ
-
その他…悪性腫瘍、糖尿病、甲状腺機能亢進/低下症、アルコール関連障害、薬剤性
-
薬剤性NPSLE
-
高齢者で特に注意…合併症、ポリファーマシーが多い
-
高リスク薬剤…プロカインアミド、ヒドラジン
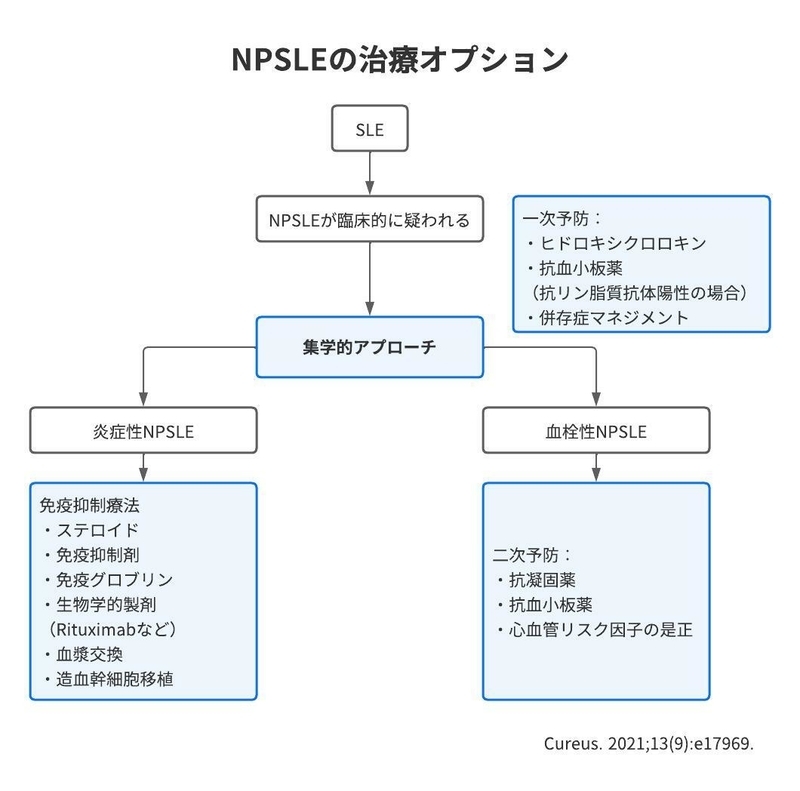
【治療】
-
特に決まったアプローチはなく、一般的なSLEと同様に行うことが多い
-
ただしNPSLE症状全てがSLE症状ではないため、非SLE因子に対しては非SLE固有の介入を行う
-
頭痛症状も難しく、一般的な頭痛アプローチが効果的なこともある
-
虚血性病変・炎症性病変それぞれにアプローチする
-
虚血性病変…APS抗体陽性の場合、抗凝固療法・抗血小板療法
-
炎症性病変…通常のSLEに近い