HCQ網膜症のリスク因子
Lenfant T, Salah S, Leroux G, et al. Risk factors for hydroxychloroquine retinopathy in systemic lupus erythematosus: a case-control study with hydroxychloroquine blood-level analysis [published online ahead of print, 2020 May 23].
Rheumatology (Oxford). 2020;keaa157. doi:10.1093/rheumatology/keaa157
-
目的:HCQ(ヒドロキシクロロキン)はSLE(全身性エリテマトーデス)治療において不可欠な薬物であるが、網膜症リスクが問題となる。そのリスクの分析を実施した。
-
方法:HCQ内服しているSLE患者を対象に、眼科評価を実施。HCQ網膜症のリスク評価のため、臨床所見・検査所見を評価
-
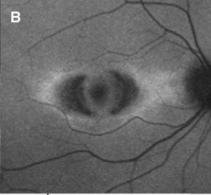
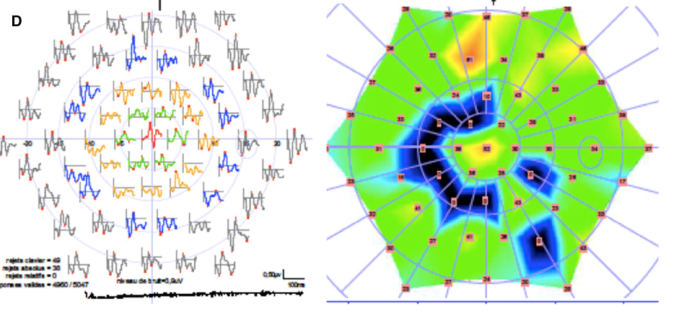
眼科評価…自動視野検査、SD-OCT、mfERG(網膜電図検査)、眼底蛍光検査
-
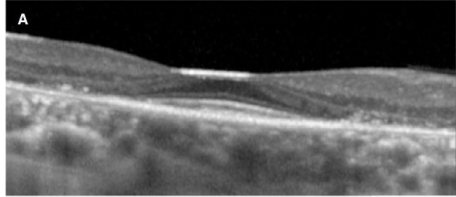
SD-OCT(Spectral-domain optical coherence tomography:光干渉断層計)…網膜表面構造を三次元的に画像化
-
眼底蛍光検査
-
自動視野検査
-
mfERG( multi-focal electroretinogram)
-
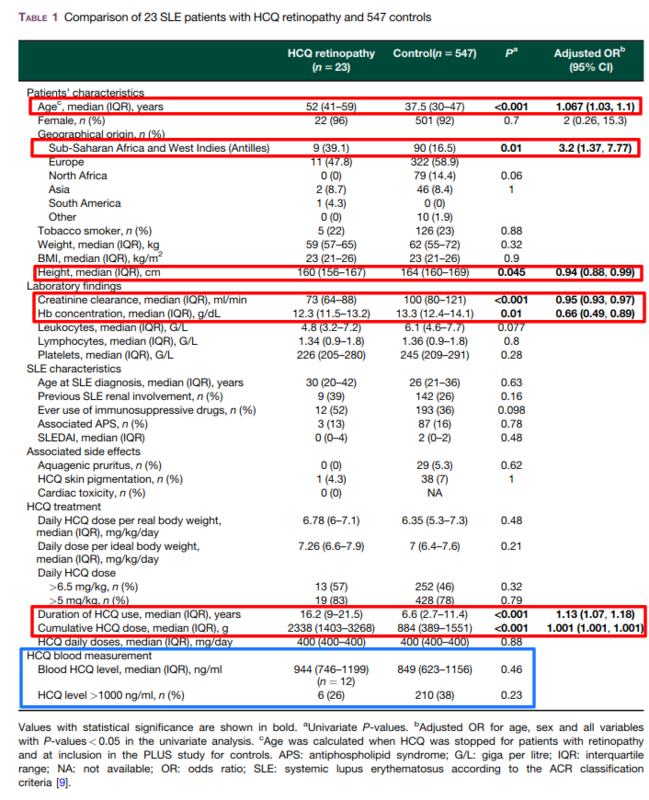
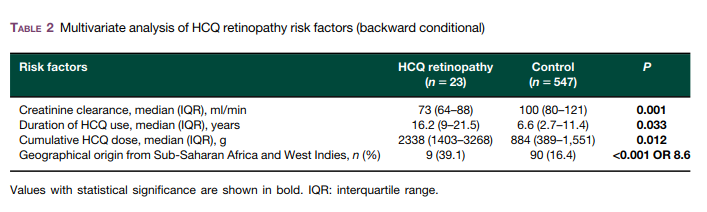
結果:HCQ網膜症患者23例・非網膜症患者547例を解析
-
多変量解析:HCQ累積投与量・HCQ投与期間・CCr・出身地のみリスクと相関
フランスの4施設からの後方研究。HCQ使用患者の後ろ向き比較。
(考察)
-
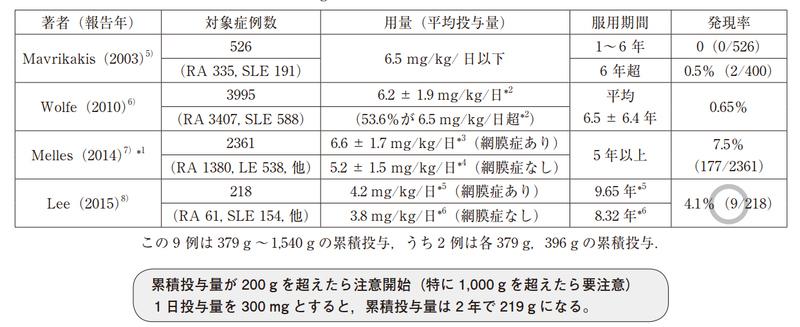
HCQ網膜症自体は低頻度とされてきているが、最近の眼科検査の進歩で発生率が上昇傾向にある(0.4~1.9%⇨1.6~8%)
-
「ヒドロキシクロロキン網膜症のスクリーニング - 日本眼科医会」( https://www.gankaikai.or.jp/tsushin/files/20170124_1.pdf)より
-
投与期間がリスクであることはよく知られており、本研究でのHCQ網膜症患者23例のうち、22人がHCQによる治療を5年以上受けており、16例は10年以上であった
-
投与量の計算を理想体重で実施するか、実体重で実施するかに関しては議論されてきたが、大規模研究(JAMA Ophthalmol 2014;132:1453–60.)では「実体重x5.0mg/kg」以下であれば網膜症リスクが低いことが示されており、計算式として用いられることが多い
-
人種間の発生率の差に関しては、大きな差がついたが意義は不明
-
過去研究では、「アジア人は通常視野検査では見逃されやすいので、視野角度を大きくしたほうがいい」というものあり、注意( J Fr Ophtalmol. 2018;41(4):363‐367.)
-
網膜症の有無でHCQ血中濃度に差がなかったが、これに関しては相反する研究結果もあり判断難しい。
-
HCQ網膜症発症者は治療アドヒアランスが良く追跡されやすいというバイアスのせいではないか?と結論付けられている。
(感想)
HCQはSLE治療の土台となる重要な薬だが、とにかく網膜症リスクが強調される。日本眼科医会より 「ヒドロキシクロロキン網膜症のスクリーニング - 日本眼科医会」(https://www.gankaikai.or.jp/tsushin/files/20170124_1.pdf)が発行されており、そこに記載されている危険因子は以下の通り
本研究でもほぼ同様の結論となっている。HCQ血中濃度に関しては現状結論でないが、低身長・腎機能障害・肝機能障害・高齢等で濃度高くなりそうな人は網膜症リスク高いので眼科フォロー頻回にする、という結論に落ち着かせればいいように思える。
本筋とは関係ないが、JAMAから出ている「実体重x5.0mg/kg」という投与計算式から考えれば50kg⇨250mg/day⇨プラケニル®200mg/300mg隔日投与、というのはわかりやすい処方方法だな、と思った・・
(まとめ)
-
HCQ累積投与量が多い・HCQ投与期間が長い・腎不全はHCQ網膜症リスク