“Denosumab versus alendronate in long-term glucocorticoid users: A 12-month randomized controlled trial" Bone. 2021;146:115902.
-
それに対する治療として経口ビスホスホネート(BP)製剤やデノスマブ(プラリア®)がある
-
経口BP製剤は週1or月1
-
代表例がアレンドロネート
-
デノスマブは半年に1回の注射製剤
-
小規模なRCTではデノスマブの方がBP製剤より優れているとされている
→大規模なアジア人に対してのRCTを実施
Method
P:香港の屯門医院(病床数1,935床)外来診療所で長期ステロイド治療を受けている患者
-
選択基準…18歳以上、2.5mg/day以上を1年以上内服、閉経前の女性では避妊の実施
-
除外基準
-
以前にデノスマブ、テリパラチド、静注BP製剤等の使用歴がある
-
試験開始後18ヶ月以内に妊娠を計画している閉経前の女性
-
既知の骨障害がある患者…骨軟化症など
-
原因不明の低カルシウム血症
-
血清Cre≧200μmol/L(≧2.26mg/dL)
各群にカルシウム(1000mg/day)・コレカルシフェロール(VitD3)(1000U/day)を投与した上でコンピューターでランダム振り分け
I:デノスマブ(60mg)、6ヶ月おき皮下投与
C:アレンドロン酸(70mg)、毎週内服
O:Primary…12ヶ月後のグループ感での腰椎BMDの差
-
Secondary…股関節・大腿骨頚部のBMDの差、、有害事象、骨マーカー(骨吸収:β-CTX、骨形成:P1NP)の差
結果
-
179人がRCTに招待→拒否等で最終的に139人がランダム化
-
患者背景
-
大半が女性(96%)、平均年齢は50.0±12.7歳
-
基礎疾患はSLEが大半(81%)、ついでRA・炎症性筋炎・血管炎
-
PSL平均1日量は5.1±2.7mg
-
2群間の差はほぼなし
-
1年後のBMD変化
-
両群とも骨密度は有意に上昇
-
交絡因子を整理→脊椎に関しては、デノスマブの方がアレンドロン酸よりも有意に骨密度が上昇
-
股関節・頚部に関しては有意差なし
-
各グループ2名ずつ圧迫骨折の新規発症/増悪あり
-
1年後の骨マーカー
-
P1NP・β-CTX共にアレンドロン酸群よりもデノスマブで有意に低下
-
サブグループ別の脊椎骨密度変化→有意差なし
-
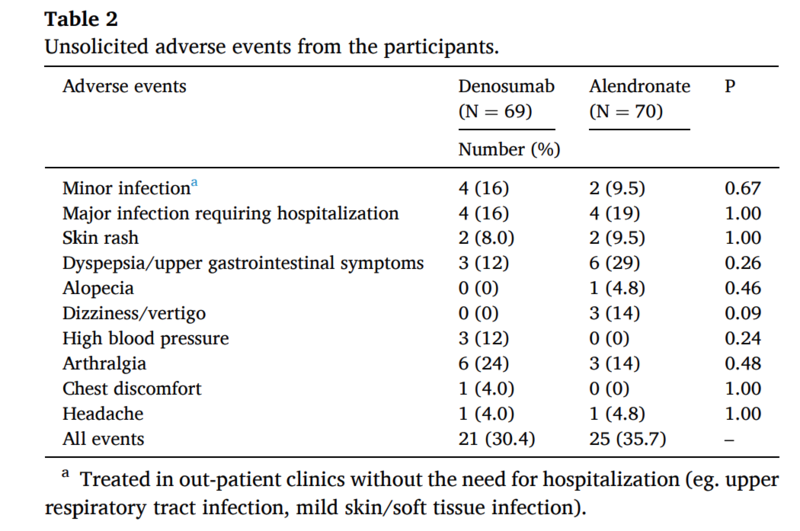
有害事象…有意差なし
Discussion
-
1年後の脊椎骨密度の改善度・骨代謝マーカーの抑制度はデノスマブ>アレンドロン酸であった
-
股関節・大腿骨頚部は有意差なし
-
有害事象に関しては有意差なし
感想
-
一方でデノスマブは半年に1回の注射製剤であるため、医師側が管理さえしておけばコンプライアンスを用意に保てるため、結構便利な薬である
-
盲検なんかはしていないという点、サンプルサイズが小さい点には注意
-
ただ大腿骨頚部の骨密度等では有意差ないので、BP使えない/BPでの改善イマイチ/コンプライアンス不良等の条件が揃えばデノスマブ使うというだけで、まずはBP製剤という方針で問題ないと個人的には思う